2型糖尿病患者发生低血糖该怎么办 解决低血糖的五种方法
2型糖尿病患者发生低血糖可通过立即进食含糖食物、调整降糖药物、监测血糖变化、预防夜间低血糖、就医评估治疗方案五种方法处理。低血糖通常由药物过量、进食不足、运动过度、酒精摄入、胰岛功能异常等原因引起。

1、立即进食:
出现心慌、出汗等低血糖症状时,应快速补充15-20克易吸收的碳水化合物,如葡萄糖片、含糖饮料或蜂蜜。症状未缓解需重复进食,15分钟后复测血糖。避免选择高脂肪食物延缓糖分吸收。
2、药物调整:
磺脲类(如格列美脲)或胰岛素过量是常见诱因。需在医生指导下重新评估用药方案,可能减少剂量或更换药物类型。长效胰岛素可调整为分次注射,速效胰岛素需匹配进食时间。
3、血糖监测:
加强全天候血糖检测,重点关注餐前、睡前及凌晨3点血糖值。使用动态血糖仪可发现无症状性低血糖。记录低血糖发生时间、诱因及处理措施,为调整治疗提供依据。
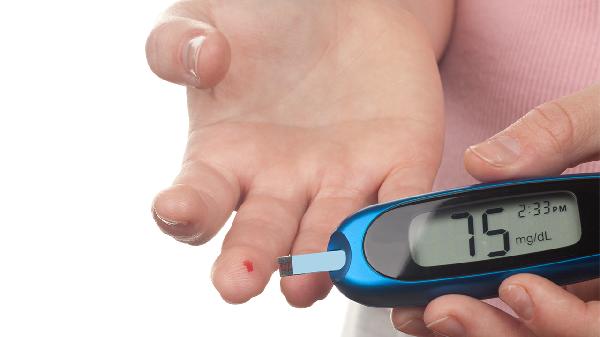
4、夜间预防:
睡前血糖低于5.6mmol/L需适量加餐,选择蛋白质与碳水混合食物如酸奶配饼干。避免晚餐后剧烈运动,调整基础胰岛素注射时间。设置凌晨血糖警报,床边放置应急糖源。
5、医疗干预:
反复发生严重低血糖需就医排查胰岛细胞瘤等器质性疾病。医生可能开具胰高血糖素应急针剂,调整血糖控制目标。合并自主神经病变者需特别警惕无感知性低血糖。

糖尿病患者应随身携带急救卡和糖块,运动前后监测血糖,避免空腹饮酒。均衡分配三餐碳水化合物,选择低升糖指数食物如燕麦、全麦面包维持血糖稳定。定期接受糖尿病教育,学习识别早期低血糖信号如注意力不集中、嘴唇发麻等非典型表现。合并肾功能减退或老年患者需个性化调整降糖目标,避免过度严格控制血糖。











