继发性血小板减少性紫癜的诊断
继发性血小板减少性紫癜的诊断需结合临床表现、实验室检查及病因排查,主要方法包括血小板计数检测、骨髓穿刺活检、免疫学检查、凝血功能评估和影像学检查。
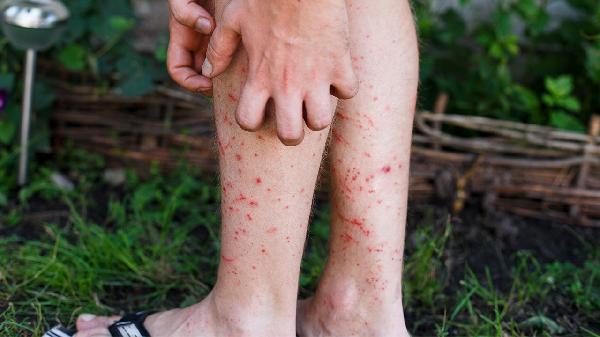
1、血小板检测:
血小板计数是诊断的核心指标,通常低于100×10⁹/L可初步判断为血小板减少。需动态监测排除一过性减少,同时观察平均血小板体积(MPV)和血小板分布宽度(PDW)辅助判断病因。急性期可能伴有皮肤瘀点、黏膜出血等表现。
2、骨髓穿刺:
骨髓象检查可鉴别生成障碍型或破坏增多型血小板减少。巨核细胞数量减少提示造血功能异常,正常或增多则可能为免疫性破坏。骨髓活检还能排除白血病、骨髓纤维化等血液系统疾病。
3、免疫学检查:
抗血小板抗体检测(如GPIIb/IIIa抗体)有助于确诊免疫性血小板减少。需同步检测抗核抗体、补体水平等排除系统性红斑狼疮等自身免疫病。部分药物相关性紫癜需进行药物抗体筛查。
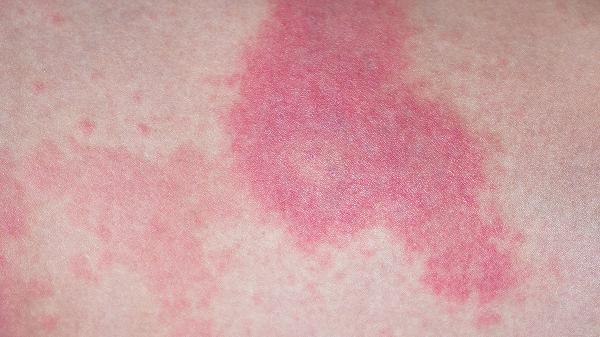
4、凝血评估:
凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)检查可区分凝血功能障碍导致的出血。若合并D-二聚体升高,需警惕弥散性血管内凝血(DIC)。血栓弹力图能全面评估凝血动态过程。
3、影像学检查:
腹部超声或CT可发现脾功能亢进导致的血小板滞留。对于疑似恶性肿瘤继发病例,需进行全身PET-CT筛查。儿童患者需特别注意排查先天性血管畸形。

诊断过程中需详细询问用药史(如肝素、磺胺类)、感染史(HIV、EB病毒)及家族出血性疾病史。建议完善维生素B12、叶酸水平检测以排除营养性贫血共病。确诊后应根据病因制定个体化方案,免疫性病例可考虑糖皮质激素或丙种球蛋白冲击治疗,严重出血时需输注血小板悬液。日常应避免剧烈运动和外伤,使用软毛牙刷减少牙龈出血风险,女性患者月经期需密切监测血红蛋白。











